
Sisältö
Tässä artikkelissa: Taudin ymmärtäminenOta lääkäriltä apuaTestien kuuleminen29 Viitteet
Lepra on neurologinen sairaus, joka koskettaa 40 miljoonaa ihmistä maailmanlaajuisesti. Ranskassa noin 450 000 ihmistä kärsii siitä. Lue tämä artikkeli, jos haluat oppia tästä taudista ja osata diagnosoida se.
vaiheet
Osa 1 Taudin ymmärtäminen
-

Opi tuntemaan epilepsia. Se on neurologinen sairaus, joka aiheuttaa kouristuksia, jotka ovat dramaattisia potilaan kouristuessa. Nämä kohtaukset johtuvat epänormaalista hermon virtauksesta aivoissa.- Joskus epilepsia esiintyy aikuisella, mutta yleensä hänen oireensa ilmenevät lapsuudessa. Tällä tautilla voi olla geneettiset syyt, mutta se voi johtua myös päävammasta, kuten päävammasta.
-
Ymmärtää taudin perusmekanismi. Epilepsiapotilaan aivohermosolut eivät lähetä oikeita signaaleja kohtauksen aikana.- Epilepsialääkkeessä samalla aivoalueella olevat hermosolut voivat purkautua (lähettää sähkösignaalin) yhtäkkiä ja epäjärjestyksellisesti kouristuksen aikana. Tämä tulva voi häiritä aivoja ylittämällä sen epänormaalisti (pois tavallisista malleista) ja joskus tuottaa näkyviä vaikutuksia (esim. Kouristukset).
-

Osaa tunnistaa oireet. Kohtauksen näkyvät vaikutukset ovat vain joitain epilepsian oireita. Tämä sairaus voi aiheuttaa näkyvää epänormaalia käyttäytymistä, mutta se voi myös aiheuttaa stimuloimattomia tuntemuksia, hallusinaatioita, jotka antavat epileptiselle tunteen kokea jotain epäselvää.- Henkilö, jolla on toisinaan kouristuksia, ei ole välttämättä epileptinen, koska aivojen toimintahäiriöt eivät välttämättä laukaise tällaisia oireita. Itse asiassa kouristuskriisi voi johtua voimakkaasta stressistä tai alkoholin tai huumeiden väärinkäytöstä, mutta myös liian alhaisesta verensokeritasosta, fyysisestä vammasta tai erittäin korkeasta kuumasta.
-

Osaa tunnistaa kouristuskriisin merkit. Kriisi voidaan yleistää, ja sitä voidaan kutsua "suureksi vahingoksi" tai "tonic-klooniseksi" tai se voi olla osittainen (pieni vahinko), kun se lähtee hyvin rajoitetulle aivoalueelle.- Koko aivoihin vaikuttavan yleistyneen kriisin aikana koko vartalo voi jäykistyä. Keho rentoutuu sitten usein useita kertoja nykäyksien avulla. Kohtauksen saanut henkilö voi antaa omituisia ääniä, lopettaa hengityksen pitkään tai käyttäytyä omituisesti. Esimerkiksi joillakin epilepsiapotilailla on taipumus kiirehtiä mekaanisesti kylpyhuoneeseensa kriisin sattuessa. Kohtauksen lopussa epileptinen henkilö on usein hyvin sekava, koska hänellä ei ole muistoja juuri tapahtuneesta.
- Osittainen kohtaus vaikuttaa vain niihin kehon osiin, jotka liittyvät aivoalueeseen, jossa toimintahäiriö esiintyy. Se voi aiheuttaa epilepsialla hämmennystä ja liikkumattomia liikkeitä, jotka vaikuttavat vain vartaloon. Se voi myös luoda tikit ja epämukavuuksia, kuten vaikutelman täydestä vatsasta.
- Monet epilepsiapotilaat eivät kärsi kohtauksista tai vain tyypistä "pieni paha". Hienovaraisten merkkien joukossa, jotka osoittavat, että heillä on meneillään epileptinen hyökkäys, on pieniä tikkuja, kuten silmien liiallinen vilkuminen tai tyhjyyteen kadonnut ilme.
-

Katsokaa depilepsian eri kategorioita. Nämä sairaudet luokitellaan neljään luokkaan, jotka ovat: yleistyneet idiopaattiset epilepsiat, osittaiset idiopaattiset epilepsiat, yleistyneet oireelliset epilepsiat ja osittaiset oireelliset epilepsiat.- Yleistyneillä idiopaattisilla epilepsioilla on usein geneettinen alkuperä, ja oireet ilmenevät lapsuudessa tai murrosiän jälkeen. Tämän tyyppistä epilepsiaa sairastavilla ihmisillä, joilla on usein aivoja, joissa toimintahäiriöitä ei voida havaita, voidaan havaita erittäin laaja valikoima kohtauksia (joilla on hyvin erilaisia oireita henkilöittäin).
- Osittaisella idiopaattisella epilepsialla on joskus geneettinen alkuperä, ja oireita voidaan havaita jopa nuoremmilla ihmisillä kuin potilailla, joilla on yleistynyt idiopaattinen epilepsia. Yleensä tämäntyyppiset epilepsiat ovat vähemmän vakavia kuin muut, koska ne aiheuttavat vain vähäisiä kohtauksia, joita esiintyy usein unen aikana. Usein ne eivät pysy lapsuuden ulkopuolella.
- Yleistyneet oireelliset epilepsiat johtuvat traumaista, joita esiintyy usein synnytyksen aikana. Tärkeimpiä syitä ovat enkefaliitti, aivohypoksia, aivohalvaus, pään trauma, aivokasvain ja Alzheimerin tauti. Termiä "oireenmukaista" käytetään kuvaamaan epilepsiaa, jolla on yksi tai useampi tunnistettu fysiologinen syy. Kun tiedämme varmasti, että epilepsia johtuu fysiologisesta häiriöstä, mutta emme voi tunnistaa tarkkaan tätä toimintahäiriötä, sanomme, että se on "salausgeeninen". Yleistyneeseen oireelliseen epilepsiaan liittyy usein muita neurologisia ongelmia, jotka voivat aiheuttaa esimerkiksi moottorivaikeuksia. Tämän tyyppinen epilepsia voi aiheuttaa hyvin erilaisia kouristuskohtauksia henkilöltä toiselle.
- Osittainen oireellinen epilepsia on yleisin. Se laukaistaan joskus lapsuuden aikana, mutta useimmiten aikuisina. Se johtuu usein vakavista aivojen toimintahäiriöistä, jotka voivat johtua kasvaimesta, aivohalvauksesta, päävammasta tai infektiosta (enkefaliitista). Sitä voidaan usein hoitaa kirurgisesti poistamalla (poistamalla) aivojen vakavasti heikentynyt osa.
- Epilepsiat, jotka on nimetty, luokitellaan näihin luokkiin. Esimerkiksi Lennox-Gastaut-oireyhtymä luokitellaan yleiseksi oireelliseksi epilepsiaksi.
Osa 2 Hanki apua lääkäriltä
-

Arvioi riskit, joita kärsit taudista. Sinun on oltava valppaana, jos sinulla on ollut aivovaurio tai kasvain tai jos epilepsia on vaikuttanut perheenjäseniin, koska sinulla saattaa olla taipumusta tautiin. Ole myös varovainen, jos sinulla on ollut hyökkäys tai aivoinfektio. Lopuksi sinun pitäisi tietää, että useimmissa tapauksissa taudin syytä ei tiedetä. -

Ota yhteys lääkäriin, jos sinulla on epileptisen kohtauksen kaltaista vaikutusta. Tämä on varmin tapa saada tarkka diagnoosi. Sen jälkeen tiedät onko sinulla epileptinen ja mahdollisesti millaisia epileptisiä kohtauksia sinulla on. -

Anna lääkärillesi niin paljon tietoa kuin mahdollista oikean diagnoosin tekemiseksi. Joskus ei riitä kuvaamaan kouristuskohtauksia, joita on meneillään, ja ihmisen on kyettävä antamaan henkilökohtaisia tietoja lääkärilleen. Alkoholin väärinkäyttö voi aiheuttaa kohtauksia, samoin kuin huumeiden käytön (jopa kohtalainen), pienen lääkeannoksen, voimakkaan stressin tai kroonisen unettomuuden. -

Tee joitain valmisteluja ennen tenttiä. Kysy lääkäriltäsi, onko sinun suoritettava joitain toimenpiteitä saadaksesi testit parhaisiin olosuhteisiin. Ilman, että sinun tarvitsee kysyä, lääkärisi tulee yleensä kertoa sinulle kaikki mitä sinun tarvitsee tehdä (esimerkiksi pelata nopeasti) kehon valmistelemiseksi koetta varten. -

Odottaa neurologista tutkimusta. Lääkäri aloittaa testaamalla refleksit, kehosi tietyt reaktiot ja jotkut henkiset kykysi. Sitten hän voi siirtyä muihin kokeisiin.
Osa 3 Tunne testit
-
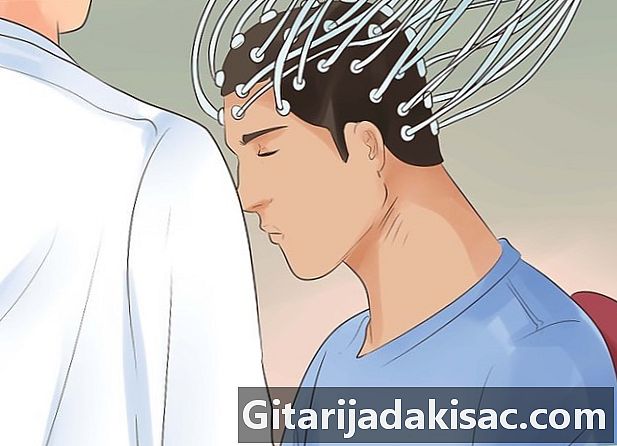
Odotettavissa on EEG-testi. EEG antaa lääkäreille mahdollisuuden saada graafinen esitys aivojen toimintaa vastaavista sähköisistä impulsseista.- Tämän tyyppistä testiä varten lääkäri asettaa elektrodit potilaan päänahalle. Nämä sähköiset virtausilmaisimet mittaavat aivojen aktiivisuutta. Potilaan on pysyttävä lihaksissaan rentoutuneena ja häntä saatetaan joutua suorittamaan yksinkertaisia toimenpiteitä, kuten syvään hengittämiseen. Saadun kuvaajan analysointi voi joskus antaa lääkärille mahdollisuuden havaita epänormaaleja aivojen aktiivisuuksia, jotka voivat tuottaa epileptisiä kohtauksia vastaavia (yleensä ei tutkimuksen aikana) täsmällisiä sähköisiä impulsseja.
-
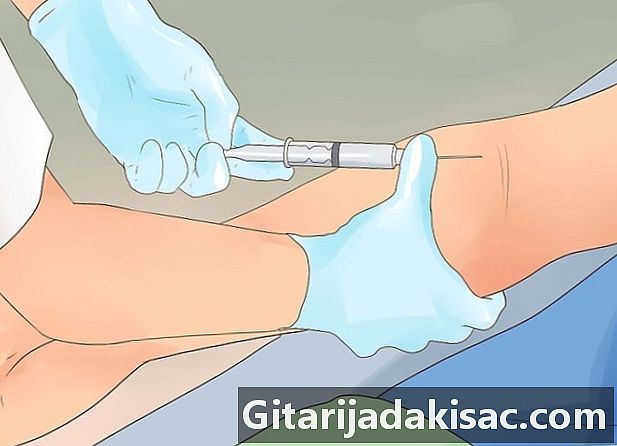
Ota verikoe Potilaan veren analysointi voi auttaa poistamaan mahdolliset muut kohtaukset kuin epilepsia. Mikrobi-infektio tai aine (esimerkiksi lääke) voi aiheuttaa kohtauksia tai muita epilepsiaan viittaavia oireita. -

Ota positroniemissiotomografia (PET) -testi. PET-testi voi antaa lääkärille mahdollisuuden havaita aivojen alueen, joka tuottaa massiivisia ja epäjärjestyneitä sähköisiä impulsseja, jotka aiheuttavat kouristuksia.- Lääkäri aloittaa injektoimalla potilaan vereen nestettä, joka sisältää radioaktiivisia alkuaineita, jotka säteilevät positroneja (tai positroneita). Tämä merkkiaine (radioaktiivinen neste) sisältää kemiallisia elementtejä, jotka imeytyvät eri tavalla riippuen siitä, toimiiko kohdeelin oikein vai ei. Skanneri ei tunnista positroneja, mutta fotoniparit, jotka syntyy, kun ne tuhoutuvat kehoonsa kohtaamien elektronien kanssa. Positoni (antielektroni) ja elektronien puhdistusaine tuottamaan täsmälleen kaksi fotonia. Saman parin kahden fotonin havaitseminen antaa mahdollisuuden tietää positronin ja siten sitä emittoivan radioaktiivisen elementin eroamispaikan. Lukuisten fotoniparien havaitseminen antaa mahdollisuuden tuntea merkkiaineen pitoisuus kohdennetussa elimessä. Analysoimalla kuinka merkkiaine on levinnyt aivoihin, lääkäri voi havaita toimintahäiriön ja onko potilas epileptinen vai ei.
- Lääkäri voi myös päättää tietokoneistetun tomografian (CT) tai tietokoneen tomografian (CT) skannauksen tai MRI (magneettinen resonanssi Imaging) -testin. He havaitsevat epänormaalin aivojen toiminnan. Jos MRI ja EEG eivät ole kyenneet havaitsemaan poikkeavuuksia, lääkäri voi päättää suorittaa sinulle fotoniresonanssitomografian (TEMP) testin. Aivan kuten PET-testissä, myös pieni määrä radioaktiivista ainetta ruiskutetaan kehoon nähdäkseen, kuinka veri kulkee ja virtaa aivojen läpi ja ulos.
-

Jatka ristiselkä. Lääkäri aloittaa uuttamalla aivo-selkäydinnestettä (aivo-selkäydinnestettä) selkärangan onkalosta kahden selkärangan välillä. Sitten hän voi analysoida tämän nesteen koostumusta yrittääkseen havaita aineita, jotka osoittavat, että potilas kärsii epilepsiasta.- Pistinnän aikana, joka suoritetaan usein paikallispuudutuksessa, potilaan on asetettava sikiön asemaan. Uutettu neste lähetetään laboratorioon, joka analysoi, kuinka paljon tiettyjä aineita se sisältää.